Ce afecțiuni hepatice pot fi cauzate de consumul de alcool
Ficatul este unul dintre cele mai rezistente și, în același timp, vulnerabile organe ale corpului uman. Rolul său de „uzină chimică” centrală îl pune în prima linie de apărare împotriva toxinelor, dar nicio substanță nu îi testează limitele mai sever decât alcoolul. Consumul excesiv și prelungit de băuturi alcoolice reprezintă una dintre principalele cauze ale bolilor hepatice la nivel mondial. Deși ficatul are o capacitate remarcabilă de regenerare, asaltul constant al metabolitilor toxici rezultați din descompunerea etanolului poate duce la daune ireversibile. În acest ghid, vom explora spectrul afecțiunilor hepatice alcoolice, înțelegând cum evoluează acestea de la simple depuneri de grăsime până la complicații care pun viața în pericol.
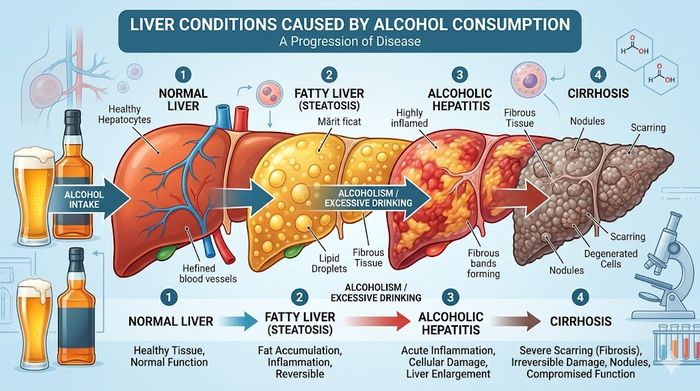
Steatoza hepatică alcoolică: Prima etapă a degradării
Cunoscută popular sub numele de „ficat gras”, steatoza hepatică alcoolică este cea mai timpurie și mai comună manifestare a consumului excesiv de alcool. Aceasta apare la peste 90% dintre persoanele care consumă alcool în mod regulat și excesiv. Procesul este biochimic: atunci când ficatul prioritizează metabolizarea alcoolului, procesul normal de oxidare a grăsimilor este întrerupt. Rezultatul este acumularea de trigliceride în interiorul celulelor hepatice (hepatocite).
De cele mai multe ori, steatoza este asimptomatică. Unii pacienți pot resimți o ușoară stare de oboseală sau o senzație de presiune în partea dreaptă a abdomenului, cauzată de mărirea în volum a ficatului (hepatomegalie). Partea optimistă este că această etapă este complet reversibilă. Dacă persoana încetează consumul de alcool timp de câteva săptămâni, ficatul poate elimina excesul de grăsime și poate reveni la funcționarea sa normală. Totuși, dacă obiceiul persistă, steatoza pregătește terenul pentru inflamație cronică.
Hepatita alcoolică: Când inflamația devine periculoasă
Hepatita alcoolică reprezintă o inflamație acută a ficatului cauzată de consumul de alcool. Spre deosebire de steatoză, aceasta este o afecțiune serioasă care necesită adesea spitalizare. Inflamația distruge celulele hepatice și duce la apariția unor cicatrici microscopice. Simptomele pot varia de la forme ușoare la manifestări severe care pun viața în pericol.
| Simptom | Descriere |
|---|---|
| Icter | Îngălbenirea pielii și a albului ochilor. |
| Durere abdominală | Sensibilitate pronunțată în zona ficatului. |
| Febră și Greață | Semne ale inflamației sistemice. |
Continuarea consumului de alcool în prezența hepatitei alcoolice crește exponențial riscul de deces. Tratamentul implică abstinență totală, suport nutrițional și, în unele cazuri, medicamente corticosteroide pentru a reduce inflamația.
Fibroza și Ciroza hepatică: Punctul fără întoarcere?
Pe măsură ce ficatul încearcă să se repare în mod repetat după leziunile provocate de alcool, se formează țesut cicatricial prin procesul numit fibroză. Inițial, ficatul își păstrează funcția, dar când cicatrizarea devine extinsă și arhitectura organului este distrusă, se instalează ciroza hepatică. Ciroza este stadiul final al bolii hepatice alcoolice. În acest moment, țesutul sănătos este înlocuit de noduli de regenerare și benzi de fibroză, ceea ce blochează fluxul normal de sânge prin ficat.
Consecințele cirozei sunt devastatoare. Deoarece ficatul nu mai poate filtra toxinele, acestea se acumulează în sânge, afectând creierul (encefalopatie hepatică). De asemenea, presiunea în sistemul venos crește (hipertensiune portală), ducând la apariția varicelor esofagiene care pot sângera masiv. O altă complicație frecventă este ascita, acumularea de lichid în cavitatea abdominală, care oferă pacienților un aspect de abdomen foarte bombat.
Cancerul hepatic: Complicația malignă
Pacienții cu ciroză alcoolică au un risc semnificativ mai mare de a dezvolta carcinom hepatocelular (cel mai comun tip de cancer de ficat). Alcoolul nu doar că distruge celulele, dar acționează și ca un solvent care facilitează pătrunderea altor substanțe cancerigene în celule. În plus, stresul oxidativ cauzat de metabolizarea alcoolului produce radicali liberi care pot deteriora ADN-ul, ducând la mutații maligne. Monitorizarea periodică prin ecografie este esențială pentru acești pacienți, deoarece depistarea timpurie a tumorilor este singura șansă de tratament curativ.
Mecanismele distrugerii celulare
De ce este alcoolul atât de toxic? Procesul implică acetaldehida, un produs secundar al metabolismului etanolului. Acetaldehida este o substanță extrem de reactivă și toxică, capabilă să lege proteinele și să altereze structura celulară. Mai mult, consumul cronic de alcool duce la creșterea permeabilității intestinale, permițând endotoxinelor bacteriene să ajungă în ficat, unde declanșează un răspuns imun agresiv care agravează inflamația.
| Etapa Bolii | Caracteristici Cheie | Reversibilitate |
|---|---|---|
| Steatoză | Grăsime în hepatocite | 100% prin abstinență |
| Hepatită | Inflamație și necroză | Parțială, risc vital |
| Ciroză | Cicatrizare extensivă | Ireversibilă (management) |
Factori de risc și Diagnostic: Cine este cel mai expus?
Nu toți cei care consumă alcool dezvoltă boli de ficat severe, ceea ce sugerează existența unor factori de risc suplimentari. Cantitatea este, desigur, cel mai important factor: consumul zilnic de peste 30-40g de alcool pur la bărbați și 20-30g la femei crește drastic riscurile. Genetica joacă, de asemenea, un rol crucial; variațiile în genele care codifică enzimele de metabolizare a alcoolului pot face anumite persoane mult mai susceptibile la toxicitate.
Femeile sunt, din punct de vedere biologic, mai vulnerabile la efectele hepatotoxice ale alcoolului din cauza unei proporții mai mari de grăsime corporală și a unor niveluri mai scăzute de alcool dehidrogenază în stomac. Alți factori includ obezitatea (care acționează sinergic cu alcoolul pentru a accelera fibroza), nutriția deficitară și preexistența unor hepatite virale (precum Hepatita C).
Metode de diagnostic modern
Diagnosticul începe cu o anamneză onestă și analize de sânge (TGP, TGO, GGT, bilirubina). GGT este adesea un indicator sensibil al consumului cronic de alcool. Imagistica, de la ecografia abdominală simplă la elastografia hepatică (FibroScan), permite medicilor să măsoare gradul de rigiditate a ficatului fără a recurge întotdeauna la biopsie. Depistarea timpurie este crucială pentru a opri progresia bolii înainte ca aceasta să ajungă în stadiul de ciroză decompensată.
Verdict: Drumul către recuperare și prevenție
Vestea cea mai importantă pentru oricine se confruntă cu aceste afecțiuni este că abstinența este cel mai puternic medicament. Chiar și în stadii avansate de ciroză, oprirea consumului de alcool poate opri progresia bolii și poate reduce riscul de complicații mortale. Suportul psihologic, grupurile de sprijin și asistența medicală specializată sunt pilonii pe care se construiește recuperarea.
Pe lângă eliminarea alcoolului, o dietă bogată în antioxidanți, menținerea unei greutăți sănătoase și evitarea automedicației cu substanțe hepatotoxice sunt pași esențiali. Ficatul este un organ iertător, dar are nevoie de timp și de condiții optime pentru a se repara. Educația cu privire la riscurile consumului de alcool și recunoașterea simptomelor timpurii pot face diferența dintre o viață lungă și sănătoasă și o suferință cronică ce ar fi putut fi evitată. Sanatatea ficatului tau depinde de alegerile pe care le faci astazi la masa si in momentele de relaxare.
© Copyright Stiri din Sanatate


